Faktoja tuberkuloosista sanoin, taulukoin ja kuvin (päivitetty 18.3.2025)
Tuberkuloosi on yksi yleisimmistä sairauksista maailmalla. Tautia esiintyy erityisesti alhaisen tulotason runsasväkisissä maissa ja niissä maissa, joiden infrastruktuuri on kärsinyt luonnon katastrofien, sotien tai yhteiskuntajärjestelmän murroksen vuoksi. Tiivis asuminen, olot pakolaisleirillä, aliravitsemus, hiv-epidemia ja huono terveydenhuollon taso edistävät tuberkuloosin leviämistä.
Vuonna 2020 käynnistynyt koronapandemia heikensi tuberkuloositilantta. Moni tuberkuloositapaus jäi toteamatta ja hoitamatta. Muutaman pandemiavuoden jälkeen tuberkuloosi on jälleen palannut suurimmaksi kuolleisuuden aiheuttajaksi infektiosairauksien joukossa. Lääkkeille vastustuskykyinen tuberkuloosi on vakava ja kasvava uhka. Tällaisia kantoja on joka puolella maailmaa, mutta ongelma on erityisen suuri WHO:n Euroopan alueella (alueeseen kuuluu 53 maata Atlantilta Tyynelle valtamerelle)
Tuberkuloosi maailmalla
WHO julkaisee vuosittain raportin (Global Tuberculosis Report), josta löytyvät uusimmat tilastot ja luvut maailman tuberkuloositilanteesta.
Vuonna 2023 tuberkuloosiin sairastui arviolta 10,8 miljoonaa ihmistä, heistä suurin osa (87 %) asui Aasian ja Afrikan mantereella 30 suuren tuberkuloosiriskin maassa. Viidessä maassa todettiin yli puolet maailman TB-tapauksista, Intiassa 26 %, Indonesiassa 10 %, Kiinassa 7 %, Filippiineillä 7 % ja Pakistanissa 6 %. Tautiin sairastuneista 55 % oli miehiä, 33 % naisia ja 12 % lapsia ja nuoria. Vuonna 2023 tuberkuloosiin kuoli noin 1,25 miljoonaa ihmistä, joista 161 000:lla oli HIV-infektio.
Tuberkuloosin yleisyyttä kussakin maassa arvioidaan ilmaantuvuudella, joka lasketaan vuoden aikana todettujen uusien tautitapausten lukumäärästä suhteutettuna 100 000 asukkaaseen (kuva 1). Ilmaantuvuus on matala (alle 10/100 000) korkean elintason maissa, Länsi-Euroopassa, Kanadassa, USA:ssa, Australiassa ja Uudessa-Seelannissa. WHO:n määrittelyn mukaan 100/100 000 on korkean TB-ilmaantuvuuden raja.

WHO on listannut useita maita erityiseen tarkkailuun kolmessa eri kategoriassa 2021–2025. Näitä ovat yleinen tuberkuloositaakka, TB-hiv-yhteisinfektion ja MDR-tuberkuloosin taakka. Kriteereinä ovat arviot tuberkuloosiin sairastuneiden lukumääristä ja todetut ilmaantuvuudet. Kymmenen maata esiintyy kaikissa kategorioissa (kuva 2).

Monessa Länsi-Euroopan maassa ilmaantuvuus oli vuonna 2023 alle 5/100 000. Baltian maista Virossa ilmaantuvuus oli 6/100 000, Latviassa 15/100 000 ja Liettuassa 22/100 000. Maahanmuuton lisääntyessä tuberkuloosin epidemiologia muuttuu erityisesti EU-maissa. Ulkomaalaistaustaisten henkilöiden osuus sairastuneista oli Suomessa 52 %, Saksassa 77 %, Tanskassa 25 %, Virossa 25 %, Ruotsissa 85 % ja Norjassa 87 %.
Hiv-infektion merkitys
Hiv-epidemia vauhdittaa maailman tuberkuloosiepidemiaa. Hiv-infektion saaneella on 16-kertainen riski sairastua tuberkuloosiin verrattuna henkilöihin ilman hiv-infektiota.
Maailmassa noin joka kolmas hiv-kuolema johtuu tuberkuloosista. Nykyaikainen, tehokas hiv-infektion hoito korjaa puolustusjärjestelmää ja parantaa tuberkuloosiin sairastuneen ennustetta dramaattisesti.
Vuonna 2023 1,3 miljoonaa sai hiv-infektion ja maailmassa oli WHO:n arvion mukaan noin 39,9 miljoonaa hiv-tartunnan saanutta, joista 65 % asui Afrikan alueella. Vuoden 2023 tuberkuloositapauksista 610 000 arvioidaan olleen hiv-positiivisilla.
Hiv-testi pitäisi tehdä jokaiselle tuberkuloosiin sairastuneelle. Vuonna 2023 hiv-testi oli tehty maailmassa 80 %:lle todetuista tuberkuloositapauksista. Kaikille TB-hiv-tapauksille tulisi antaa antiviraalista yhdistelmälääkehoitoa (ART) tuberkuloosilääkityksen lisäksi. Tämä toteutuu vaihtelevasti maasta toiseen. Vuonna 2023 kaikista hiv-tapauksista 77 % ja TB-hiv-tapauksista 56 % sai ART-hoitoa.
Lääkkeille vastustuskykyinen tuberkuloosi
Lääkkeille vastustuskykyinen tuberkuloosi on ihmisen aiheuttama ongelma ja se johtuu huonosta tuberkuloosin hoidosta. Lääkeherkkää tuberkuloosia sairastava henkilö on saanut heikkoa lääkeyhdistelmää tai lääkehoito ei ole syystä tai toisesta toteutunut. Lääkkeille vastustuskykyisen tuberkuloosikannan kehityttyä se voi tarttua ihmisestä toiseen samalla tavalla kuin lääkeherkkä tuberkuloosi.
Monilääkeresistentti (multidrug-resistant, MDR) tuberkuloosi tarkoittaa tuberkuloosia, joka on vastustuskykyinen kahdelle tärkeimmälle tuberkuloosin hoidon peruslääkkeelle, rifampisiinille ja isoniatsidille. Pre-XDR-tuberkuloosi on edellä mainittujen lisäksi vastustuskykyinen myös fluorokinoloneille. Laajasti lääkeresistentissä XDR-tuberkuloosissa (extensively drug resistant) teho on menetetty myös bedakiliinille ja linetsolidille tai jommallekummalle näistä.
WHO arvion mukaan monilääkeresistenttiin tuberkuloosiin sairastui vuonna 2023 noin 400 000 ihmistä. Uusista tuberkuloositapauksista 3,2 % ja aiemmin hoidetuista tapauksista 16 % oli monilääkeresistenttejä (MDR-TB) tai vähintään rifampisiinille vastustuskykyisiä (RR-TB).
MDR-tuberkuloosia on löytynyt kaikista maailman maista. Viidessä maassa todettiin yhteensä yli puolet vuonna 2023 raportoiduista MDR-/RR-tuberkuloositapauksista: Intia (27 %), Venäjän federaatio (7,4 %), Indonesia (7,4 %), Kiina (7,3 %) ja Filippiinit (7,2 %). Lääkkeille vastustuskykyisen tuberkuloosin leviäminen on erityisesti WHO:n Euroopan alueen ongelma: arviolta vain noin 2 % maailman tuberkuloositapauksista, mutta 18 % maailman RR/MDR-tuberkuloositapauksista ja 34 % maailman pre-XDR ja XDR-tuberkuloositapauksista todetaan tällä alueella.
Lääkkeille vastustuskyisen tuberkuloosin hoitaminen on hankalaa. Kun vuonna 2023 lääkeherkkään tuberkuloosiin lääkehoidon saaneista 88 % parani, MDR-tuberkuloosiin sairastuneilla vastaava osuus oli 68 %. Uudet lääkevalmisteet (bedakiliini ja pretonamidi) mahdollistavat nykyisin lyhyemmän hoitoajan ja paremman hoitotuloksen. Uusien lääkeyhdistelmien avulla MDR-tuberkuloosin hoito voidaan toteuttaa suun kautta annosteltavilla tuberkuloosilääkkeillä.
Tuberkuloosi Suomessa
Suomessa tuberkuloosi on muuttunut kansantaudista harvinaiseksi sairaudeksi. Vielä 1930-luvulla yksi suomalainen tunnissa kuoli tuberkuloosiin. Elintason nousun, väljemmän asumisen, tehokkaan lääkehoidon ja tuberkuloosin aktiivisen vastustustyön (tuberkuloosiparantolat, aikuisväestön seulontakuvaukset) myötä tuberkuloositapaukset ovat vuosikymmenien aikana vähentyneet. 2000-luvun alussa Suomi siirtyi matalan ilmaantuvuuden maiden joukkoon: uusia tuberkuloositapauksia oli alle 10/100 000 asukasta vuodessa (kuva 3). Viime aikoina uusia tuberkuloositapauksia on todettu maassamme vuosittain alle 200.
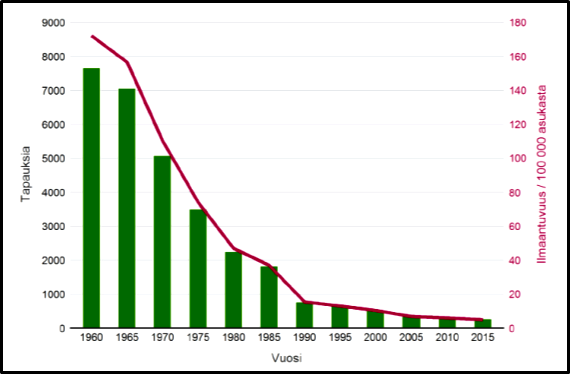
Tuoreimmat tuberkuloosiluvut julkaistaan THL:n sivustolla vuosittain keväällä Tuberkuloosin esiintyvyys Suomessa. Vuonna 2023 todettiin 178 tuberkuloositapausta (ilmaantuvuus 3,2/100 000). Keuhkotuberkuloosia oli 112 (63 %), joista 31 (28 %) oli yskösvärjäyspositiivisia. Tuberkuloositapauksista 3 oli alle 15-vuotiailla
Kaikista tapauksista 92 (52 %) ilmoitettiin ulkomaalaisilla (ulkomailla syntynyt, em. tiedon puuttuessa muu kansalaisuus kuin Suomi) (kuvat 4 ja 5). Ukrainasta saapuneilla todettiin 19 (11 %) tuberkuloositapausta.
Tuberkuloosiin sairastuneiden keski-ikä on vuosina 2000–2023 laskenut 64 ikävuodesta 51 vuoteen (suomalaiset 70 vuotta ja ulkomaalaiset 39 vuotta). Tämä johtuu toisaalta niiden ikäluokkien vähentymisestä, joiden nuoruudessa tuberkuloosia oli Suomessa paljon. Toinen syy on nuorten maahanmuuttajien määrän lisääntymisessä.
Tuberkuloosilääkkeille vastustuskykyisten kantojen määrä on kasvanut viime vuosien aikana. Kaikista viljelyvarmistettujen tapausten kannoista täysin herkkiä oli 78 %. Vuoden 2023 aikana havaittiin 12 moniresistenttiä MDR-tapausta, joista kaksi oli pre-XDR-tuberkuloosia. Kaikki MDR-tapaukset todettiin ulkomaalaissyntyisillä henkilöillä. Hiv-tuberkuloosi-yhteisinfektioita todettiin vuonna 2023 yhdeksällä henkilöllä.


Suomessa jokaisen MDR- tuberkuloositapauksen hoitoa ohjaa valtakunnallinen tuberkuloosin hoidon asiantuntijaryhmä. THL seuraa kaikkien TB-potilaiden lääkehoidon tuloksia hyvinvointialueiden tartuntatautirekisteriin lähettämien lopputulosraporttien perusteella.
